Arthrose oder Arthrose des Hüftgelenks (Coxarthrose) ist eine chronische und fortschreitende Zerstörung des Gelenkknorpels und der Gelenkknochen.
Bei der Pathologie ändert sich die Zusammensetzung der Synovialflüssigkeit (Flüssigkeit in der Gelenkhöhle) in der Gelenkkapsel der Beckenregion. Knorpelgewebe verliert an Elastizität, Dichte und wird mit Rissen bedeckt. Der Druck auf den Knochen nimmt zu, dies trägt zum Auftreten von Randwucherungen (Stacheln oder Osteophyten am Gelenkrand), zur Bildung von Zysten und Erosionen bei. Es kommt zu einer Degeneration der Gewebe, Verlust ihrer Funktionen und Zerstörung.
Pathologie erscheint aufgrund von:
- ständiger Stress (zum Beispiel durch Sporttraining oder Übergewicht);
- Altern (Alter nach 60);
- Abnahme der Widerstandsfähigkeit des Knorpelgewebes aufgrund verschiedener Krankheiten: zum Beispiel reaktive Arthritis, rheumatoide Arthritis; in der Struktur des Knorpels nimmt der Gehalt an Wasser und Kollagen ab, es wird auch bei normaler Belastung (Gehen, Laufen) schnell zerstört.
Zu Beginn der Krankheit verspürt eine Person nach Anstrengung Schmerzen beim Gehen. Kurz darauf gesellt sich gegen Ende des Tages eine Lahmheit zu den Symptomen.
Im Laufe der Zeit (im Durchschnitt nach 3-5 Jahren) kann die Pathologie zu einer Einschränkung der aktiven Bewegungen (Flexion, Rotation, Hüftstreckung), teilweiser oder vollständiger Behinderung führen (dies geschieht in 98% der Fälle).
Coxarthrose (Osteoarthritis der Hüfte) ist unheilbar. Es schreitet ein Leben lang fort.
Wenn zu Beginn der Krankheitsentwicklung (Stadium 1-2) die Veränderungen gestoppt werden können, wird das Problem in den späteren Stadien (Stadium 3-4) chirurgisch gelöst.
Bei Verdacht auf eine Erkrankung wenden sie sich an einen Rheumatologen, Orthopäden.
Der Mechanismus der Entwicklung der Krankheit
Das Hüftgelenk besteht aus Hüftkopf und Hüftpfanne, die mit glattem Knorpel bedeckt sind. Sie sorgen für ein sanftes Gleiten des Kopfes während der Fahrt.
Unter dem Einfluss einer Reihe von Faktoren altern die Gewebe des Gelenks schneller:
- Die Pathologie beginnt mit einer Veränderung der Zusammensetzung der Gelenkflüssigkeit.
- Es kommt zu einer Stoffwechselstörung, "Verhungern" und Absterben von Knorpelzellen (Chondrozyten).
- Mit der Zeit lockert sich die Gelenkfläche, verliert an Elastizität und Festigkeit und reißt.
- Die Dämpfungsfunktionen des Knorpels lassen nach, der Druck auf die Knochen nimmt zu.
- Gebrochene Knorpelstücke provozieren die Entwicklung von Entzündungen und reaktiver Synovitis (Entzündung der Gelenkmembran nach einer Infektionskrankheit - Grippe, Enterovirusinfektion, Masern usw. ).
- Knochengewebe wird dichter, Ischämieherde (gestörte Blutversorgung), Zysten, Erosion treten auf.
- Um den Druck auf den Knochen zu kompensieren (reduzieren), wächst der Knorpel an den Rändern und verknöchert und bildet Dornen (Osteophyten).
Dadurch werden die Gelenkflächen der Knochen zerstört, das Gelenk verformt und die Bewegungen darin eingeschränkt. Die umliegende Muskulatur lässt merklich nach, verliert an Kraft (Atrophie).
In den späteren Stadien der Krankheit ist der Gang deformiert (ähnlich einer "Ente"). Der Patient schwankt von Fuß zu Fuß, beginnt stark zu hinken, kann sich kaum bewegen und wird schließlich behindert (kann sich nicht selbst versorgen und ohne Hilfe gehen).
Wie behandelt man Arthrose des Hüftgelenks? Medikamente sind im ersten Stadium wirksam, im nächsten Stadium ist eine Operation der Ausweg.
Ursachen von Arthrose des Hüftgelenks
Die Gründe für die Entwicklung der Pathologie:
- übermäßige Belastung des Gelenks (sportliches Training, berufliche Eigenschaften, Übergewicht);
- eine Abnahme der Festigkeit des Gelenkknorpels vor dem Hintergrund einer chronischen Pathologie (z. B. bei rheumatoider oder reaktiver Arthritis).
Die Entwicklung der Krankheit kann eine Reihe von Bedingungen hervorrufen:
| Prozesse, die die Entstehung von Arthrose provozieren | Pathologien, die die Festigkeit des Gelenks reduzieren |
|---|---|
Verletzungen, Verletzungen (Frakturen, Risse, Bänderrisse) |
Arthritis (Gelenkentzündung) |
Eingriffe: zum Beispiel Entfernung des Meniskus, Plastik (Wiederherstellung der Integrität) der Bänder |
Stoffwechselprobleme (Gicht, Hypoöstrogenismus (erniedrigte Spiegel des Hormons Östrogen im Blut) während der Menopause bei Frauen) |
Eingeschränkte Beinstabilität (Plattfuß; Dysplasie - abnormale Gewebeentwicklung aufgrund angeborener Erkrankungen) |
Tumore (Sarkom, Zysten) |
Wirbelsäulenprobleme (Skoliose) |
Systemische Bindegewebserkrankungen (rheumatoide Arthritis, systemischer Lupus erythematodes) |
Schwächung von Muskeln, Bändern um das Gelenk |
Hämarthrose (Kapselblutung) |
Hypothermie (Hypothermie) |
Osteochondropathie (aseptisch, dh ohne Beteiligung von Mikroorganismen, Nekrose (Gewebenekrose) des Knochens) |
Körperliche Inaktivität (inaktiver Lebensstil) |
Chondromatose (angeborene Fehlbildung des Knochengewebes mit verminderter Knorpelbildung) |
Unterbrechung der Durchblutung des Gewebes (Muskeln, Bänder) um das Gelenk |
|
Osteochondrose |
Risikofaktoren:
- Geschlecht (bei Männern entwickelt sich die Krankheit seltener);
- Vererbung (die Wahrscheinlichkeit der Erkrankung von Verwandten erhöht sich um das 2-3-fache).
Drei Grade und 4 Stadien der Pathologie
Die Krankheit entwickelt sich in mehreren Stadien. Jeder Pathologiegrad ist durch bestimmte Veränderungen gekennzeichnet:
Drei Krankheitsgrade
| Der Grad der Arthrose | Charakteristische Änderungen |
|---|---|
einer |
Schmerzen im Oberschenkelbereich nach dem Training, manchmal bis ins Knie ausstrahlend - verschwinden normalerweise nach dem Schlafen oder Ruhen |
2 |
|
3 |
|
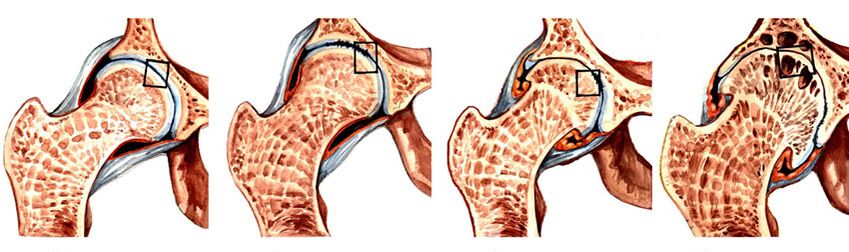
Vier Stufen
Bei der Coxarthrose gibt es 4 Stadien der Veränderungen, die auf einem Röntgenbild zu sehen sind.
| Phasen | Anzeichen einer Coxarthrose bei der Röntgenuntersuchung |
|---|---|
einer |
|
2 |
|
3 |
|
vier |
Vollständige Verschmelzung des Gelenkspaltes (Begleitsymptome entsprechen Grad 3 der Erkrankung) |
Typische Symptome in den verschiedenen Stadien der Erkrankung
In den frühen Stadien verspürt eine Person nach körperlicher Anstrengung Schmerzen. Allmählich nehmen die Anzeichen einer Arthrose zu, die Schmerzen verstärken sich, sie sind ständig zu spüren, nach der Ruhe verschwinden sie nicht.
In den Stadien 2-3 ändert sich der Gang in einen schwankenden Gang, der an einen „Entengang" erinnert. Eine Person beginnt, sich um ein Glied zu kümmern, geht vorsichtiger und überlastet nicht - infolgedessen verkümmern die Muskeln und werden kürzer als die andere, und Lahmheit tritt auf.
Mit fortschreitender Krankheit wird es für den Patienten schwieriger, die Hüfte zu beugen und zu bewegen. In den letzten Stadien kommt es zu einer Deformation des Gelenks, die zur vollständigen Immobilität der Extremität und Behinderung führt.
Symptome der Stufe 1:
- Schmerzender, dumpfer Schmerz, der nach Ruhe verschwindet.
- Gelegentlich Beschwerden in der Leiste und im Knie.
Symptome des Stadiums 2:
- Schmerzen bei leichter Anstrengung, nachts, nach Ruhe ("Anfang");
- charakteristisches Knarren oder Knistern während der Bewegung;
- es ist schwierig, das Glied zu beugen und zu entführen;
- Gangwechsel werden gebildet, die Person hinkt, schwankt von Fuß zu Fuß;
- Muskelkrämpfe (unwillkürlich zusammengezogen), nimmt im Laufe der Zeit stark ab, verliert an Kraft.
Symptome des Stadiums 3:
- Schmerz ist ständig zu spüren;
- ausgeprägtes Knarren oder Crepitus;
- die Muskeln sind verkümmert;
- das Bein ist verkürzt (in 10% der Fälle verlängert) - aufgrund der Zerstörung des Knorpels und einer Abnahme seiner Höhe;
- Bewegung im Gelenk ist fast unmöglich;
- eine Person ist praktisch nicht in der Lage, sich ohne Hilfe zu bewegen.
Mit der Weiterentwicklung des pathologischen Prozesses tritt eine vollständige Behinderung auf.

Mögliche Komplikationen
- Färben von Stoffen.
- Vorwölbung (Stoß) des Acetabulums.
- Wirbelsäulendeformität (Kyphose und Skoliose).
- Arthrose des Knies (Gonarthrose).
- Arthritis, Bursitis (akute Entzündung des Gelenkgewebes).
- Ankylose (Gewebefusion, vollständige Immobilität des Beines).
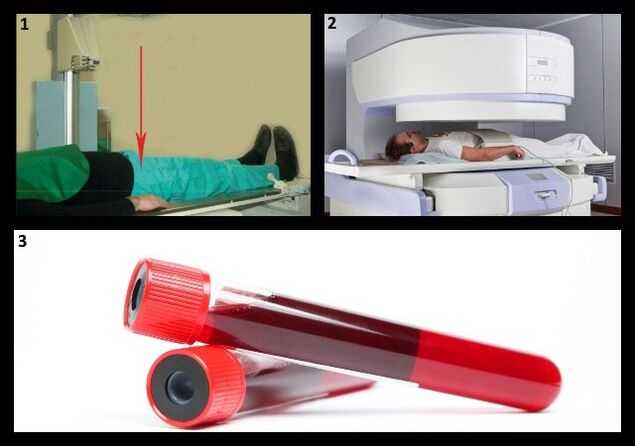
Diagnose
Die wichtigste Methode zur Diagnose von Hüftarthrose ist das Röntgen. Mit seiner Hilfe wird der Grad der Erkrankung bestimmt.
Um den Zustand der Weichteile zu bestimmen, ist manchmal eine zusätzliche CT oder MRT erforderlich.
Die Indikatoren für Labortests (allgemeiner und biochemischer Bluttest, Koagulogramm - Blutgerinnungstest, Urinanalyse) bei Osteoarthritis bleiben unverändert.
Jedoch bei gleichzeitiger Entzündung der Synovialkapsel (reaktive Synovitis):
- die Erythrozytensedimentationsrate (BSG) steigt;
- erhöht den Spiegel von Sialinsäuren und Seromukoiden (Substanzen, die indirekt auf das Vorhandensein einer Entzündung hinweisen).
Behandlungsmethoden
Basierend auf den Ergebnissen der Diagnose bestimmt der Arzt den Grad der Gelenkschädigung und deren Behandlung. Die Krankheit kann nicht vollständig geheilt werden. In den ersten beiden Stadien ist es möglich, es mit Medikamenten auszusetzen. Später kann die Beweglichkeit nur noch durch Endoprothesen wiederhergestellt werden.
Konservative Behandlung
Der Arzt verschreibt eine Reihe von Medikamenten, die Schmerzen, Gewebeentzündungen, Muskelkrämpfe beseitigen und den Zustand des Knorpels verbessern.
So behandeln Sie einen Patienten in einer Exazerbationsphase:
| Name der Medikamentengruppe | Bewirken |
|---|---|
Chondroprotektor |
Erhalten und verhindern Sie die Zerstörung von Knorpel, verbessern Sie die Zusammensetzung der Gelenkflüssigkeit und die Ernährung der Chondrozytenocyt |
Nicht-hormonelle entzündungshemmende Medikamente |
Schmerzen und Entzündungen beseitigen |
Muskelrelaxantien |
Lindert den Spasmus |
Hormonelle Wirkstoffe |
Sie wirken schmerzstillend, antiallergisch, ödemhemmend und stark entzündungshemmend |
Vasodilatatoren |
Beseitigt Krämpfe, verbessert die Durchblutung und verbessert die Nährstoffversorgung des periartikulären Gewebes, fördert deren schnelle Genesung |
Salben, Flüssigkeiten, topische Creme |
Verbessert die Mikrozirkulation und den Stoffwechsel im Gewebe, reizt, lindert Schmerzen, lindert Entzündungen |
Physiotherapie
Um den Stoffwechsel und die Gewebereparatur zu beschleunigen, wird die Krankheit mit physiotherapeutischen Methoden behandelt:
- Schlammanwendungen;
- Überhitzung mit Paraffin oder Ozokerit ("Duftwachs"; natürliches Fossil der Ölgruppe);
- elektrische Stimulation (Einwirkung von Impulsströmen verschiedener Frequenzen);
- Lasertherapie (Behandlung mit optischer Strahlung);
- Ultraschalltherapie (das Verfahren heilt mit hochfrequenten mechanischen Vibrationen);
- Akupunktur (Akupunktur);
- Therapeutische Massage.
Die Beweglichkeit des Oberschenkels wird auch durch ein spezielles Verfahren wiederhergestellt - Traktion (Hardware-Traktion). Durch die Dehnung der Gelenkkapsel geben sie den Gelenkflächen die richtige Position und entlasten sie. Die Krankheit wird mit einem Kurs von 10-12 Verfahren behandelt.

Physiotherapeutische Übungen
Um die Muskeln und Bänder des Oberschenkels mit 1 und 2 Grad der Krankheit zu stärken, wird eine Physiotherapie verordnet.
Während der Erholungsphase werden Übungen unter Anleitung und Aufsicht eines Physiotherapeuten (in einem Krankenhaus) durchgeführt.
Physiotherapie:
- Legen Sie sich auf den Bauch, heben Sie das Bein langsam 15-20 cm an, verriegeln und halten Sie es so lange wie möglich (bis zu 30 Sekunden).
- Auf der Seite liegend, bringen Sie Ihre gebeugten Knie langsam näher an Ihre Brust (so weit wie möglich).
- Beugen Sie aus derselben Position das Bein unter Ihnen am Knie, strecken Sie das andere Bein und heben Sie es um 45 Grad vom Boden ab und halten Sie es 20-30 Sekunden lang.
- Legen Sie sich auf den Rücken, legen Sie die Hände unter den Kopf, spreizen Sie die an den Knien gebeugten Beine schulterbreit auseinander. Heben Sie langsam Ihr Becken an, halten Sie diese Position für 10-15 Sekunden, senken Sie es ab (die Wirkung der Übungen wird sein, wennArthrose des zu behandelnden Hüftgelenkstäglich so).
- Wiederholen Sie die vorherige Übung mit den Knien zusammen.
- Stehen Sie mit gespreizten Füßen (schulterbreit auseinander), beugen Sie sich vor und berühren Sie Ihren Fuß, ohne die Knie zu beugen.
- Legen Sie sich auf den Rücken, heben Sie Ihre Beine gerade und ziehen Sie Ihre Socken in Richtung Ihres Kopfes, versuchen Sie, den Boden (hinter dem Kopf) zu berühren.
- Beugen Sie in der gleichen Position die Knie, verbinden Sie sie miteinander, drehen Sie sich nach links und rechts und versuchen Sie, mit den Knien den Boden zu berühren. Drücke deinen Rücken und deine Schultern auf den Boden.
- Setzen Sie sich mit den Knien schulterbreit auseinander, bringen Sie Ihre Knie zusammen und spreizen Sie sie (allmählich breiter).



Wiederholen Sie jede Übung 10-15 Mal am Tag, tun Sie es langsam und ohne Anspannung.Wenn Sie unangenehme oder schmerzhafte Empfindungen verspüren, brechen Sie die Aktivität ab.
Wenn eine Operation erforderlich ist
Eine Operation ist notwendig:
- wenn die Pathologie fortschreitet;
- wenn der Patient über starke und anhaltende Schmerzen besorgt ist;
- wenn eine Verformung des Gelenks die volle Bewegung beeinträchtigt;
- im Stadium 3 der Krankheit.
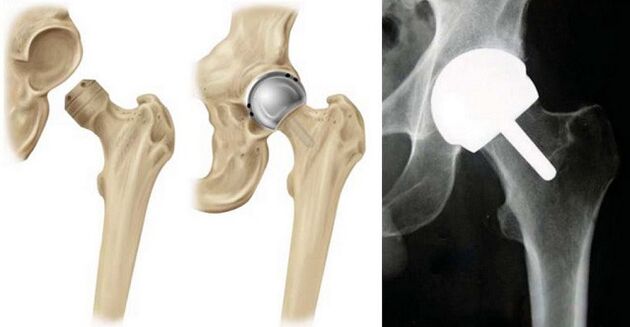
Endoprothetik
Die Arthroplastik ist eine Art der chirurgischen Korrektur.
Es wird in den frühen Stadien der Krankheit produziert mit:
- Gelenkdeformitäten;
- Zerstörung von Knorpel;
- das Auftreten von Kontrakturen (Gewebefusion, Fixierung des Oberschenkels in einer erzwungenen Position).
Bei der Endoprothetik werden die Gelenkflächen korrigiert:
- Fragmente, Knorpelauswüchse, Nekroseherde werden entfernt.
- Den Gelenkflächen eine normale anatomische Form geben (reduzieren, Knochenwucherungen entfernen) und glätten.
- Die Vertiefungen und Unebenheiten werden mit Kunststoffmaterial (künstliches Implantat) aufgefüllt.
Anschließend werden die anatomischen Gelenkteile ausgerichtet und mit Metallplatten verstärkt.
Nach der Endoprothetik:
- an den Tagen 4-5 kann sich der Patient hinsetzen;
- nach 1, 5–2 Wochen - Spaziergänge, auf Krücken gestützt;
- nach 3 Wochen - trainieren Sie die Hüfte mit Physiotherapie und gehen Sie ohne Krücken.
Im gleichen Zeitraum werden physiotherapeutische Verfahren (therapeutische Massage) verordnet.
Die vollständige Genesung dauert 2 bis 6 Monate.
Endoprothese
In späteren Stadien sowie bei Gelenkdeformitäten, die mit anderen Methoden nicht korrigiert werden können, ist eine chirurgische Behandlung der Arthrose des Hüftgelenks oder der Ersatz durch ein künstliches Implantat vorgeschrieben.
Endoprothetische Technik:
- entfernen Sie den Knorpel der Hüftpfanne und den Kopf des Hüftknochens, schleifen Sie die Oberfläche;
- eine künstliche Glenoidhöhle wird implantiert und anstelle des Gelenkkopfes - ein Scharnier am Bein;
- die Implantate werden mit medizinischem Zement oder durch Bohren eines Kanals befestigt, in den die Prothese eingeschraubt wird;
- Teile des Gelenks kombinieren;
- seine Arbeit überprüfen (Beugen-Wölben des Beins);
- mit Metallplatten verstärkt.
Die Erholungsphase ist die gleiche wie nach einer Endoprothetik.
Die Prothese funktioniert bis zu 20 Jahre. In 97% der Fälle sind die Funktionen der Beine vollständig wiederhergestellt (auch sportliche Belastungen sind erlaubt).
Verhütung
Zur Vorbeugung von Arthrose sind allgemeine Maßnahmen zur Gesundheitsförderung erforderlich:
- Ändern Sie Ihre Ernährung mit Hilfe Ihres Arztes.
- Führen Sie einen aktiven Lebensstil.
- Schützen Sie das Gelenk vor übermäßiger Belastung.
- Werden Sie nicht zu kalt.
- Vermeiden Sie unbequeme Schuhe.
Um eine weitere Zerstörung des Gelenks bei bestehender Arthrose zu verhindern, wird empfohlen:
- ständig an physiotherapeutischen Übungen teilnehmen;
- jährliche Sanatoriums- und Spa-Behandlungen durchführen;
- Wiederholen Sie die therapeutische Massage 2-3 Mal im Jahr.
Prognose der Krankheit
Die Coxarthrose ist eine der häufigsten und schwersten Formen der deformierenden Arthrose (60% aller Arthrosefälle). Die Krankheit kann nicht vollständig geheilt werden. Es schreitet ein Leben lang fort.
In den frühen Stadien (1 und 2) können konservative Methoden (Physiotherapie, Massage, Medikamente) die Entwicklung der Pathologie unterbrechen und das Auftreten schwerer Symptome um 5 Jahre (und darüber hinaus) verzögern.
Im fortgeschrittenen Stadium (3) führt die Erkrankung zur Ruhigstellung des erkrankten Gelenks (dies ist eine Behinderung der Gruppe 1, 2 oder 3). In diesem Fall wird eine Arthroplastik durchgeführt, wonach die Funktionen in 97% der Fälle wiederhergestellt werden.


















































